大腸炎1 大腸憩室炎
憩室(けいしつ)は大腸の壁の一部がそとへ袋状に飛び出しているものです(右図1![]() )。ふつうは無症状で大腸検査で偶然発見されることも多く、原則として無症状の人は治療の必要はありません。
)。ふつうは無症状で大腸検査で偶然発見されることも多く、原則として無症状の人は治療の必要はありません。
しかし、便がつまったりして炎症を起こすと(大腸憩室炎)腹痛や発熱、下血をきたします。ごくまれに急に大出血しショック状態になります。
原因
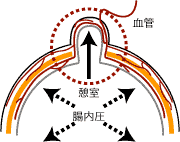
憩室には先天的なものと後天的なものがあり、ほとんどは後天性です。便秘が続くと腸の筋肉が厚くなって腸内部の圧が上がります。血管が腸の壁を貫く場所は筋肉がなく弱いので、粘膜が反転脱出します(右図2![]() )。食事の欧米化(食事内の繊維成分の減少)が一つの原因で、最近増えている病気です。
)。食事の欧米化(食事内の繊維成分の減少)が一つの原因で、最近増えている病気です。
症状
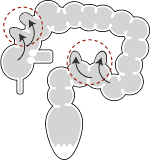
憩室は上行結腸とS状結腸が好発部位です(右図3![]() )。上行結腸は右腹部、S状結腸は左下腹部が痛みます。「急に下腹部が痛くなり、下痢がはじまった。最初は周期的に下腹部がしぼるだけだったが、時間がたつと熱が出てふるえ、赤黒い便が出るようになった。」というのが典型例です。
)。上行結腸は右腹部、S状結腸は左下腹部が痛みます。「急に下腹部が痛くなり、下痢がはじまった。最初は周期的に下腹部がしぼるだけだったが、時間がたつと熱が出てふるえ、赤黒い便が出るようになった。」というのが典型例です。
炎症が軽いときは、腹部が軽く周期的に痛み、下痢や便秘をします。炎症が進むと、腹痛に加えて発熱や血便がでます(右図4![]() )。ときに憩室内の動脈が破れて大出血することがあります。
)。ときに憩室内の動脈が破れて大出血することがあります。
さらに炎症がひどくなると、憩室に穴があき腹膜炎や結腸周囲炎をおこします。S状結腸では特に穴が空きやすく、血圧が下がり重症化しやすくなります。
診断
典型的な症状があれば診断はかんたんです(右図5![]() )。血液検査で白血球が増え、CTで憩室まわりの脂肪に炎症変化があらわれます。上行結腸下部の憩室炎は、虫垂炎との鑑別が重要です(CTの普及する前は、よく虫垂炎とまちがえられ手術がされていました)。
)。血液検査で白血球が増え、CTで憩室まわりの脂肪に炎症変化があらわれます。上行結腸下部の憩室炎は、虫垂炎との鑑別が重要です(CTの普及する前は、よく虫垂炎とまちがえられ手術がされていました)。
補足 虫垂炎はむかしは良くある病気で、外科医なら誰でも開腹手術デビューとして経験しました。昨今は食生活の変化もあり手術を要するようなものは激減しましたが、やはり珍しい病気でもありません。虫垂炎治療の昔と今について、補足のページをもうけました。
憩室の有無を確認するには、大腸の内視鏡やバリウム検査がいりますが、炎症がつよいときはこれらの検査は症状の増悪をまねくこともあり、注意深く検査しなければなりません(とくにバリウム検査で腸に圧をかけて憩室で穴があくと緊急手術)。ただし出血の量が多いときは、どこで出血しているか特定するために緊急内視鏡を行います。
憩室に穴があき腹膜炎になると、おおくは緊急手術が必要です。大腸の中には細菌が無数にいますので、放置すると急に重症になり(敗血症)、白血球や血小板も減ります。左側では単純レントゲンでは遊離ガスが認められないときもあり、注意が必要です。
治療
軽症の憩室炎は消化のよい食事をとり、抗生物質を内服することで治ります。発熱があるときは抗生物質を点滴したり、症状に応じては入院し絶食にすることもあります(右図6![]() )。
)。
腹膜炎や憩室周囲に膿みがたまったときは手術が必要です。とくに腹膜炎症例では救命を第一に、穴のあいたところを持ち上げて人工肛門とし、腹腔内をよく洗い、また膿がたまらないよう管をいれます。